Radiologia
XV Congreso de Radiologia e Diagnósticopor Imagem do HC-FMUSP
Avaliação das mamas com métodos de imagem
Fonte: CHALA, L. F.; BARROS, N.. Avaliação das mamas com métodos de imagem. Radiol Bras vol.40 no.1 São Paulo Jan./Feb. 2007

A mamografia, a ultra-sonografia e a ressonância magnética desempenham papel central na detecção, no diagnóstico e na conduta das doenças mamárias. Além delas, outras tecnologias têm sido estudadas nas mamas, tais como a tomografia por emissão de pósitrons (PET), a espectroscopia, a tomografia computadorizada, a tomossíntese e a ultra-sonografia com contraste; o custo-benefício destas novas tecnologias, entretanto, necessita de mais estudos.
A mamografia continua a ser a mais importante técnica de imagem para as mamas. Trata-se do método de escolha para o rastreamento populacional do câncer de mama em mulheres assintomáticas e é a primeira técnica de imagem indicada para avaliar a maioria das alterações clínicas mamárias. Há uma ampla concordância de que o rastreamento mamográfico reduz a mortalidade pelo câncer de mama em mulheres assintomáticas. Outros benefícios da detecção precoce incluem o aumento das opções terapêuticas, da probabilidade de sucesso do tratamento e da sobrevida.
Atualmente existem dois tipos de formação de imagem nos equipamentos mamográficos. A primeira geração é formada pelo conjunto filme-écran e caracteriza a mamografia convencional, e a segunda geração é representada pelos receptores digitais e define a mamografia digital. O modo de obtenção da imagem mamográfica (receptor digital versus filme) determina a maioria das diferenças entre a mamografia convencional e a digital. Na mamografia convencional, o filme representa o meio de aquisição, de exposição e de armazenamento da imagem mamográfica, e apesar de gerar imagens com alta resolução espacial e contraste, há pouca margem para melhorias.
Na mamografia digital, os processos de aquisição, exposição e armazenamento são separados e podem ser aperfeiçoados individualmente; além disto, a análise das imagens mamográficas digitais em estações de trabalho com monitores da alta resolução permite uma série de processamentos que podem melhorar o contraste das imagens. A mamografia digital também facilita a incorporação de uma série de novas tecnologias como o CAD (computer aided detection), a tomossíntese, o uso de contraste intravenoso e a interpretação a distância do exame (telerradiologia).
Recentemente, Pisano et al. compararam a mamografia convencional com a digital em 42.760 mulheres e concluíram que a acurácia geral da mamografia convencional e da digital no rastreamento do câncer de mama foi similar. Porém, a mamografia digital mostrou acurácia maior em alguns subgrupos específicos de mulheres, a saber: mulheres com menos de 50 anos, mulheres com mamas radiologicamente densas e mulheres na pré-menopausa ou perimenopausa. Todavia, há muito debate a respeito do significado e das razões da maior acurácia da mamografia digital neste subgrupo de mulheres. Deve-se ressaltar que, no presente momento, tanto a mamografia convencional quanto a digital podem ser empregadas para o rastreamento populacional do câncer. Não há nenhum consenso em relação a um uso preferencial da mamografia digital ou convencional, mesmo em subgrupos específicos de mulheres.
A capacidade da mamografia em detectar o câncer de mama varia entre as mulheres de acordo com alguns fatores e o mais importante deles é a densidade radiológica da mama; a sensibilidade da mamografia é menor nas mamas densas do que naquelas com predomínio de tecido adiposo. Por esta razão, métodos de imagem suplementares para rastrear e avaliar mamas densas têm sido investigados e incluem, principalmente, a ultra-sonografia e a ressonância magnética.
A ultra-sonografia é o principal método adjunto da mamografia e do exame físico na detecção e no diagnóstico das doenças mamárias e seu uso na prática clínica vem crescendo ao longo dos anos. As principais indicações e potenciais indicações da ultra-sonografia nas mamas são: diferenciar e caracterizar nódulos sólidos e cistos identificados pela mamografia ou pelo exame clínico; orientar procedimentos intervencionistas na mama; avaliar pacientes jovens, gestantes ou lactantes com alterações clínicas na mama; pesquisar abscessos nas mastites; avaliar nódulos palpáveis em mamas radiologicamente densas; analisar implantes mamários; estadiar, locorregionalmente, o câncer de mama; caracterizar assimetrias focais que podem corresponder a nódulos; avaliar a resposta à quimioterapia neo-adjuvante; suplementar a mamografia no rastreamento do câncer de mama em mulheres com mamas radiologicamente densas.
Uma indicação muito debatida da ultra-sonografia é seu uso como método suplementar da mamografia no rastreamento do câncer de mama em mulheres com mamas radiologicamente densas, visando detectar lesões ocultas no exame físico e na mamografia. No entanto, caso seja indicada, ela não deve ser utilizada como alternativa a mamografia, devido às suas limitações na detecção e caracterização de calcificações, distorções arquiteturais e nódulos localizados em áreas nas quais predominem tecido adiposo. A limitação da ultra-sonografia para detectar microcalcificações é particularmente importante, pois esta é a forma de apresentação mais comum dos carcinomas ductais in situ.
A ressonância magnética das mamas também está sendo cada vez mais utilizada como método adjunto da mamografia e da ultra-sonografia na detecção, na caracterização e no planejamento terapêutico do câncer de mama. Muitas indicações têm sido identificadas e avaliadas e, em geral, elas baseiam-se principalmente na sua elevada sensibilidade para a detecção do câncer de mama, inclusive de lesões ocultas no exame físico e nos métodos convencionais (mamografia e ultra-sonografia). A ressonância magnética das mamas tem sido investigada no rastreamento de mulheres com alto risco para o câncer de mama; no rastreamento da mama contralateral em mulheres com diagnóstico de câncer de mama para pesquisa de neoplasias sincrônicas; na procura da lesão primária oculta em pacientes com metástases axilares; na caracterização de achados duvidosos na mamografia ou na ultra-sonografia; para determinar a extensão local do câncer de mama; para verificar a presença e a extensão de doença residual, especialmente quando margem cirúrgica é positiva no exame histológico; para avaliar a resposta à quimioterapia neo-adjuvante; na diferenciação entre cicatriz cirúrgica e recorrência tumoral nas pacientes previamente tratadas por câncer de mama; na avaliação da integridade dos implantes mamários. A ressonância magnética não deve ser empregada como critério para se indicar ou não a investigação histológica de lesões suspeitas por critérios clínicos, mamográficos ou ultra-sonográficos. Também não há estudos que forneçam base científica para o seu uso no rastreamento do câncer de mama em mulheres que não possuem alto risco para a doença.
Após a detecção de uma alteração em qualquer método de imagem é necessária a sua caracterização para estabelecer se ela representa uma alteração benigna ou uma lesão potencialmente maligna. A probabilidade de malignidade de uma alteração é determinada principalmente pela avaliação de suas características morfológicas e evolutivas (redução, estabilidade ou crescimento ao longo do tempo). A utilidade prática da mamografia, da ultra-sonografia e da ressonância magnética nas mamas muitas vezes é limitada pela especificidade relativamente baixa destes exames que implica em biópsias ou seguimentos precoces. Isto decorre da conhecida sobreposição de achados entre as lesões benignas e malignas nos métodos de imagem, mas também se relaciona à padronização e ao entendimento do valor preditivo de cada critério utilizado para a interpretação dos achados nestes exames.
Dois artigos publicados nesta edição da Radiologia Brasileira endereçam os critérios de interpretação na caracterização das lesões mamárias. Um avalia a capacidade preditiva para malignidade das categorias 3, 4 (A, B e C) e 5 do BI-RADS em lesões não-palpáveis da mama. O BI-RADS, ao padronizar a definição dos critérios empregados para caracterizar as lesões na mamografia, na ultra-sonografia e na ressonância magnética, contribuiu para facilitar a comparação entre os diferentes estudos e, por conseguinte, o entendimento deles. Além disto, ele estabeleceu categorias de avaliação final que são utilizadas para classificar os nódulos de acordo com sua probabilidade de malignidade, facilitando a conduta subseqüente.
A categoria 0 é utilizada quando a caracterização da alteração está incompleta, sendo necessária avaliação adicional. As categorias 1 e 2 indicam que não há nenhuma evidência mamográfica sugestiva de malignidade. A categoria 3 indica a presença de achados provavelmente benignos (menos de 2% de chance de malignidade), para os quais a conduta preferencial é o controle precoce. A categoria 4 refere-se a uma anormalidade suspeita para a qual a biópsia deveria ser considerada e pode ser subdividida em A, B e C. A categoria 4A deve ser utilizada para achados que necessitam de intervenção, mas com baixa suspeição de malignidade; histologia maligna não é esperada e o seguimento em seis meses ou de rotina após a biópsia ou citologia benigna é adequado. A categoria 4B inclui lesões com suspeição intermediária para malignidade; os achados nesta categoria requerem criteriosa correlação anátomo-radiológica e o seguimento de resultados benignos na biópsia destas lesões depende desta correlação. A categoria 4C inclui achados com moderada suspeição, mas não clássicos, como na categoria 5, para malignidade. A categoria 5 é reservada para achados altamente sugestivos de malignidade e a categoria 6 é utilizada quando já há uma biópsia indicando que a lesão se trata de um câncer. Não há muitos estudos que permitam definir com clareza quais lesões estão nas subcategorias 4A, 4B e 4C e qual o valor preditivo positivo delas.
O outro artigo verifica a capacidade preditiva das características ultra-sonográficas dos nódulos mamários. Atualmente sabe-se que uma série de características está associada a um maior risco de malignidade, tais como: margem não-circunscrita, forma irregular, ecogenicidade complexa, sombra acústica posterior, orientação não-paralela, halo ecogênico e alterações nos tecidos adjacentes. A identificação de nódulos provavelmente benignos na ultra-sonografia, candidatos a um controle precoce, requer a exclusão de qualquer sinal de malignidade e a presença de uma associação de critérios de benignidade. Isto implica em análise ultra-sonográfica criteriosa e a identificação de qualquer sinal sugestivo de malignidade indica a biópsia. Não se deve deixar de realizar uma biópsia de um nódulo sólido na ultra-sonografia com base em apenas uma característica benigna, por exemplo, margens circunscritas.
O consenso em relação aos nódulos sólidos que podem ser classificados como provavelmente benignos na ultra-sonografia está sendo construído. Stavros et al. demonstraram que nódulos sem sinais de malignidade e que tinham forma elipsóide e pseudocápsula, ou a presença de duas ou três lobulações e pseudocápsula ou possuíam intensa hiperecogenicidade homogênea associaram-se a um valor preditivo negativo para malignidade de 99,5%; a sensibilidade foi de 98,4%. Chala et al. relataram que nódulos redondos, ovais ou lobulados com menos de três lobulações que apresentavam margens circunscritas, orientação paralela e ausência de acentuada hipoecogenicidade, sombra acústica posterior, calcificações e alterações no tecido adjacente, independentemente da ecotextura e da presença da pseudocápsula, apresentaram sensibilidade e valor preditivo negativo para câncer, respectivamente, de 98,1% e 99%.
Avanços no entendimento do valor preditivo dos diversos critérios, isolados ou combinados, utilizados na caracterização das lesões mamárias detectadas nos diferentes métodos de imagem são um passo importante para reduzir o número de biópsias com resultados benignos. Entretanto, deve-se ressaltar que as técnicas de imagem não são técnicas de diagnóstico histológico. Assim, a biópsia para investigação histológica continuará a ser necessária para muitas lesões mamárias e, a maioria delas, felizmente, será benigna.
Avaliação dos custos para a implantação de um serviço de mamografia
Fonte: ASEVEDO, F. M.;KOCH, H.A. Avaliação dos custos para a implantação de um serviço de mamografia. Radiol. Bras. Vol. 37. no 2. São Paulo. Mar./Abr. 2004.
Introdução
Custo pode ser definido como a avaliação em numerário dos bens materiais e serviços a serem produzidos, adquiridos ou consumidos por uma organização empresarial ou instituição(1).
Um serviço de mamografia constitui-se numa organização, que além de oferecer às mulheres maior benefício em termos de detecção precoce do câncer de mama, tem caráter empresarial.
A determinação de seus custos é de grande utilidade para se saber quanto efetivamente custa produzir os serviços a serem ofertados para a sociedade(2).
É sempre bom lembrar que os custos têm várias funções importantes, entre elas, as de fornecer subsídios para ajudar no planejamento, na formulação de avaliações, no controle e também auxiliar no estudo de viabilidade econômica, da mesma forma que interfere significativamente nos processos decisórios, dando-lhes maior precisão(3).
As clínicas dedicadas à mamografia têm sofrido o impacto do recente aumento dos custos causado pela incorporação de avançada tecnologia, aumentos da carga tributária, custo de mão-de-obra, encargos e outros.
Para melhor avaliar os custos de implantação de um serviço de mamografia, torna-se necessário discriminá-los por partes, em virtude da complexidade e da variedade dos equipamentos, materiais e serviços existentes.
Neste sentido, os custos podem ser distribuídos em categorias: investimentos em bens de produção, custos operacionais e custos de estrutura.
Objetivos
Gerais: A proposta do presente trabalho é levantar as necessidades financeiras para implantação de um serviço de mamografia de pequeno porte.
Específicos: 1 – Levantar os custo de implantação de um serviço de mamografia quanto aos investimentos em equipamentos, materiais e produtos utilizados, mão-de-obra, encargos sociais, tributos e outros; 2 – analisar os processos de viabilização econômica para o seu funcionamento e para fazer face às obrigações contraídas, remunerar os recursos investidos e obter lucro; 3 – estabelecer e formular o preço de um exame de mamografia.
MATERIAIS E METODOS
Foram realizadas consultas junto às organizações empresariais, fornecedoras de produtos e serviços relacionados à mamografia. Em todas as consultas foram registradas diversas informações: o custo do item pesquisado, os prazos de entrega, a política de crédito ao consumidor adotada pela empresa e as demais condições de fornecimento.
Amostra: Empresas nacionais e internacionais com filial no Brasil, fornecedoras de equipamentos, materiais, produtos e prestadoras de serviços, entre elas as clínicas de mamografia, num total de 62 entidades pesquisadas.
Da amostragem, 23 empresas (61,29%) eram fornecedoras de equipamentos — mamógrafos, processadoras, misturadores, equipamentos de informática, telefonia e outros —, seis empresas (9,68%) eram fornecedoras de materiais e de produtos de consumo na área de produção e produtos diversos — filmes, fixador, químicos e produtos em geral —, e as 18 empresas restantes (29,03%) eram fornecedoras de serviços — manutenção de equipamentos, contabilidade, propaganda e anúncios e locação de equipamentos.
Delimitação do estudo: A coleta de dados deste trabalho foi realizada no período de 16/7/1999 a 18/7/2000.
Devido às constantes variações de preços e custos dos bens e serviços pesquisados no mercado nacional, foi efetuada a conversão para o dólar americano, usando-se a taxa de US$/R$ 1,93, de 1/9/1999.
RESULTADOS
1 – Investimentos em bens de produção
1.1 – São conhecidos como bens de produção ou bens de capital os equipamentos utilizados no processo de produção de outros bens ou serviços. São equipamentos e instalações que as entidades empresariais adquirem para efetuar a produção de seus bens ou serviços.
Um sistema de produção em um serviço de mamografia pode ser caracterizado como: equipamentos de produção, revelação e documentação de imagem com as quantidades dimensionadas para o serviço de mamografia proposto.
Pode-se juntar aos equipamentos do sistema de produção o “kit controle de qualidade” (“phantom”, densitômetro, sensitômetro, balança, químico e mala de transporte), que é vital no controle e na calibração dos equipamentos do sistema de produção como um todo.
1.2 – Equipamentos de informática, “softwares”, móveis e utensílios. Os investimentos, para a implantação de um serviço de mamografia, contemplam também outros equipamentos que devem fazer parte do setor administrativo e que a entidade empresarial tanto necessitará para poder operar.
2 – Materiais e produtos utilizados no processo de produção, revelação e documentação de imagem (matérias-primas)
Com base nos dados obtidos junto às empresas pesquisadas, frente ao consumo previsto diário, mensal e anual para o serviço de mamografia proposto, foram calculados os níveis de matérias-primas a serem gastos para o processo de produção deste serviço de mamografia.
3 – Demais materiais e produtos de consumo
3.1 – Materiais e produtos de higienização, descartáveis e alimentos. São materiais e produtos utilizados no setor administrativo e também em outras áreas da empresa, como, por exemplo, na limpeza e conservação e vestuário.
4 – Serviços terceirizados e não terceirizados
Dizem respeito, entre outros, a manutenção de equipamentos, utilização de serviços contábeis, treinamento profissional, controle de qualidade, locação de linha telefônica, assinaturas de jornais e revistas, postagem, seguros, propaganda, anúncios, publicidade, locação de dosimetria, etc.
Não podem ser esquecidos outros serviços de fornecimentos de diversas origens. É o caso, por exemplo, do aluguel do imóvel onde deverá funcionar o serviço de mamografia, caso a pessoa não possua o bem em questão, condomínio, IPTU, energia elétrica, água e esgoto e telefone.
5 – Mão-de-obra e encargos sociais
5.1 – Funcionários para o serviço de mamografia. Foi estabelecido para o serviço de mamografia proposto 11 funcionários, 45,83% da média pesquisada nas entidades empresariais, como, por exemplo: um diretor, um administrador, dois médicos radiologistas, duas recepcionistas, dois técnicos em radiologia, um funcionário para limpeza e conservação, dois técnicos em câmara escura. Foi considerado também que certos funcionários desse grupo podem ser prestadores de serviços.
5.2 – Encargos sociais diretos e indiretos sobre a folha de pagamento. Os encargos sociais diretos incidem sobre a folha de pagamento com os seguintes porcentuais: FGTS, 8%; INSS, 25,8%; seguro acidente, 1%. Os encargos sociais indiretos, conhecidos também como “provisões”, incidem da seguinte forma: rescisão contratual, 3,2%; férias anuais, 11,1%; 13º salário, 8,33%. Trata-se de uma reserva que a entidade necessita fazer para cumprir as obrigações trabalhistas.
6 – Tributos e encargos que incidem sobre o faturamento
Os encargos sobre o faturamento são: a Cofins, o PIS, o ISS, o IRRF e a CPMF. Eles são calculados sobre o faturamento bruto. Há, ainda, o imposto de renda e a contribuição social sobre o lucro real e o lucro bruto ajustado das empresas.
DISCUSSÃO
Houve algumas dificuldades na realização deste trabalho, oriundas das particularidades que geralmente são encontradas em um estudo de levantamento de custo.
O processo de pesquisa em si (contatar empresas, pessoas, levantar dados, etc.) fez parte desse leque de dificuldades. Isto se deu em função de algumas razões, como, por exemplo, o fato de não sermos conhecidos no mercado distribuidor e não estarmos cadastrados junto às empresas fornecedoras (nem junto às clínicas). Algumas questões que buscávamos resposta (por exemplo, custo de salários de funcionários e de diretores) foram, por isso, tratadas com muitas reservas pelos entrevistados.
Essa investigação mostrou, também, que no custo final de um serviço de mamografia pode haver certas variações de preços, as quais se explicam em face de alguns itens terem custos maiores ou menores, a depender do modelo e marca do equipamento estudado, origem e outros.
Esse é o caso dos mamógrafos pesquisados no mercado internacional. Em que pese serem considerados como de mesmo nível técnico, existem, porém, variações importantes entre os preços de venda de cada um deles e isto tem influência no custo final de implantação de um serviço de mamografia.
Não obstante, o frete e o seguro transporte internacional, a modalidade de negociação, as taxas de juros cobradas no financiamento, os “spreads”, as condições de pagamento e os impostos influem também no preço final de um mamógrafo e, consequentemente, no custo final de um serviço de mamografia.
São cobrados sobre os mamógrafos importados e mamógrafos adquiridos no mercado nacional impostos elevados. A carga tributária para um mamógrafo importado é, em média, 47,19% (II, IPI e ICMS) em relação ao preço de venda e isto também tem influência capital no custo de um serviço de mamografia, já que os impostos são cobrados sobre o custo CIF (FOB + frete + seguro) de cada equipamento, e quanto maior o custo FOB ou preço de venda do mamógrafo, frete e seguro, maiores serão os impostos a serem pagos.
Essas variações para mais ou para menos também são encontradas para os equipamentos e acessórios do sistema de revelação e documentação de imagem e de outros equipamentos de fabricação nacional.
As avaliações efetuadas conduziram a uma estimativa, conforme pode ser encontrada abaixo, para os custos dos investimentos em bens de produção, custos operacionais, custos de estrutura, custos dos salários e seus respectivos encargos e custo dos tributos.
Os custos dos investimentos em bens de produção, caracterizados aqui pelos equipamentos importados e de origem nacional acrescidos dos seus respectivos impostos, taxas diversas, juros e outros, representam 26,91% do total dos custos.
Os custos operacionais, representados pelos materiais e produtos do sistema de revelação e documentação de imagem, representam um porcentual de 8,26% em relação ao custo total.
Os custos da estrutura, que envolvem uma série de itens, como, por exemplo, aluguel de imóvel, IPTU, condomínio, telefone, energia elétrica, água e esgoto e serviços adquiridos de terceiros (treinamento profissional, controle de qualidade, manutenção de equipamentos, assinatura de jornais e revistas, propaganda, seguro dos equipamentos, inclusive da ampola e muitos outros), têm também peso muito importante nos itens de custo de um serviço de mamografia e representam 18,28% do custo total.
Os salários e os encargos sociais diretos, ou seja, o FGTS, o INSS, o Seguro Acidente de Trabalho e os encargos sociais indiretos, isto é, a provisão que deve ser feita ao longo de um ou mais anos para a cobertura de custos como rescisões contratuais, férias anuais e 13º salário, têm peso muito grande nos custos de um serviço de mamografia, cujo porcentual é de 36,01%. Os tributos sobre o faturamento bruto da empresa (PIS, Cofins, ISS, etc.) também representam um custo importante para ela, de 10,54% em média.
A formulação do preço final de um exame de mamografia deve considerar diversas questões. Por exemplo, esse preço deverá ser estabelecido com base nas condições de mercado, isto é, levar em conta aspectos sócio-econômicos e o nível de renda da população alvo. Analisar previamente se o retorno permite fazer face aos custos e à remuneração dos recursos investidos deverá ser um outro aspecto a ser contemplado.
CONCLUSÕES
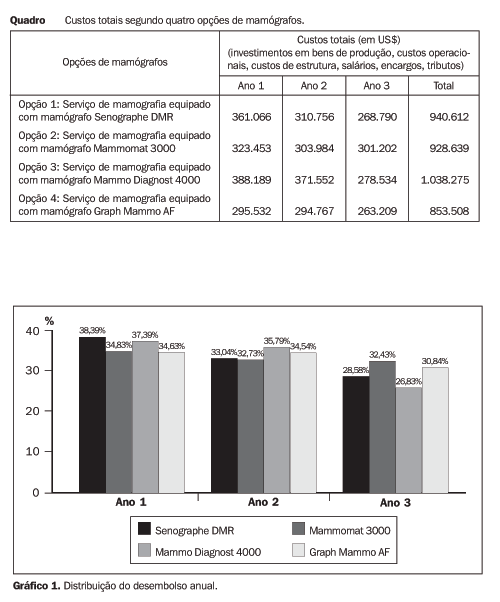
A primeira conclusão diz respeito aos investimentos necessários que devem ser feitos, em um período de três anos, para a montagem e funcionamento de um serviço de mamografia de pequeno porte, conforme as opções relacionadas no Quadro 1 e no Gráfico 1.
A segunda conclusão versa sobre os processos de viabilização econômica do(s) referido(s) serviço(s) de mamografia, considerando os gastos, a remuneração dos recursos investidos, os recursos obtidos de terceiros e o lucro.
O lucro médio nos três primeiros anos de funcionamento de cada uma das opções de serviço de mamografia fica assim estabelecido: a) serviço de mamografia equipado com mamógrafo Senographe DMR, US$ 21.593,00; b) serviço de mamografia equipado com mamógrafo Mammomat 3000, US$ 25.584,00; c) serviço de mamografia equipado com mamógrafo Mammo Diagnost 4000, US$ 10.962,00; d) serviço de mamografia equipado com mamógrafo Graph Mammo AF, US$ 50.627,00. O preço de venda (unitário) deve acompanhar as condições de mercado e ser adequado aos custos que a entidade empresarial irá incorrer, de modo a viabilizar economicamente o empreendimento. A estimativa de preço unitário para este serviço de mamografia considerou todos os aspectos já citados, e teve em sua base um volume de 25 exames/dia (29,41% menor do que a média pesquisada), a um preço unitário de venda de R$ 98,00 (19,9% menor do que o preço médio unitário pesquisado cobrado de pacientes particulares). Isto significa, com base no volume estimado de produção mensal (550 exames), receita mensal de R$ 53.900,00 e anual de R$ 646.800,00. Tais condições podem proporcionar uma taxa média de retorno sobre os investimentos, num período de tempo de três anos, de: a) para o serviço de mamografia da primeira opção, 8,53%; b) para o serviço de mamografia da segunda opção, 10,82%; c) para o serviço de mamografia da terceira opção, -3,31% (negativo); d) para o serviço de mamografia da quarta opção, 28,65%.
Avaliação das mamas com métodos de imagem
Fonte: CHALA, L. F. ; BARROS, N.. Avaliação das mamas com métodos de imagem. Editorial. Radiol Bras 2007;40(1):IV–VI

A mamografia, a ultra-sonografia e a ressonância magnética desempenham papel central na detecção, no diagnóstico e na conduta das doenças mamárias. Além delas, outras tecnologias têm sido estudadas nas mamas, tais como a tomografia por emissão de pósitrons (PET), a espectroscopia, a tomografia computadorizada, a tomossíntese e a ultra-sonografia com contraste; o custo-benefício destas novas tecnologias, entretanto, necessita de mais estudos.
A mamografia continua a ser a mais importante técnica de imagem para as mamas. Trata-se do método de escolha para o rastreamento populacional do câncer de mama em mulheres assintomáticas e é a primeira técnica de imagem indicada para avaliar a maioria das alterações clínicas mamárias. Há uma ampla concordância de que o rastreamento mamográfico reduz a mortalidade pelo câncer de mama em mulheres assintomáticas. Outros benefícios da detecção precoce incluem o aumento das opções terapêuticas, da probabilidade de sucesso do tratamento e da sobrevida.
Atualmente existem dois tipos de formação de imagem nos equipamentos mamográficos. A primeira geração é formada pelo conjunto filme-écran e caracteriza a mamografia convencional, e a segunda geração é representada pelos receptores digitais e define a mamografia digital. O modo de obtenção da imagem mamográfica (receptor digital versus filme) determina a maioria das diferenças entre a mamografia convencional e a digital. Na mamografia convencional, o filme representa o meio de aquisição, de exposição e de armazenamento da imagem mamográfica, e apesar de gerar imagens com alta resolução espacial e contraste, há pouca margem para melhorias.
Na mamografia digital, os processos de aquisição, exposição e armazenamento são separados e podem ser aperfeiçoados individualmente; além disto, a análise das imagens mamográficas digitais em estações de trabalho com monitores da alta resolução permite uma série de processamentos que podem melhorar o contraste das imagens. A mamografia digital também facilita a incorporação de uma série de novas tecnologias como o CAD (computer aided detection), a tomossíntese, o uso de contraste intravenoso e a interpretação a distância do exame (telerradiologia).
Recentemente, Pisano et al. compararam a mamografia convencional com a digital em 42.760 mulheres e concluíram que a acurácia geral da mamografia convencional e da digital no rastreamento do câncer de mama foi similar. Porém, a mamografia digital mostrou acurácia maior em alguns subgrupos específicos de mulheres, a saber: mulheres com menos de 50 anos, mulheres com mamas radiologicamente densas e mulheres na pré-menopausa ou perimenopausa. Todavia, há muito debate a respeito do significado e das razões da maior acurácia da mamografia digital neste subgrupo de mulheres. Deve-se ressaltar que, no presente momento, tanto a mamografia convencional quanto a digital podem ser empregadas para o rastreamento populacional do câncer. Não há nenhum consenso em relação a um uso preferencial da mamografia digital ou convencional, mesmo em subgrupos específicos de mulheres.
A capacidade da mamografia em detectar o câncer de mama varia entre as mulheres de acordo com alguns fatores e o mais importante deles é a densidade radiológica da mama; a sensibilidade da mamografia é menor nas mamas densas do que naquelas com predomí- nio de tecido adiposo. Por esta razão, métodos de imagem suplementares para rastrear e avaliar mamas densas têm sido investigados e incluem, principalmente, a ultra-sonografia e a ressonância magnética.
A ultra-sonografia é o principal método adjunto da mamografia e do exame físico na detecção e no diagnóstico das doenças mamárias e seu uso na prática clínica vem crescendo ao longo dos anos. As principais indicações e potenciais indicações da ultra-sonografia nas mamas são: diferenciar e caracterizar nódulos sólidos e cistos identificados pela mamografia ou pelo exame clínico; orientar procedimentos intervencionistas na mama; avaliar pacientes jovens, gestantes ou lactantes com alterações clínicas na mama; pesquisar abscessos nas mastites; avaliar nódulos palpáveis em mamas radiologicamente densas; analisar implantes mamários; estadiar, locorregionalmente, o câncer de mama; caracterizar assimetrias focais que podem corresponder a nódulos; avaliar a resposta à quimioterapia neo-adjuvante; suplementar a mamografia no rastreamento do câncer de mama em mulheres com mamas radiologicamente densas.
Uma indicação muito debatida da ultra-sonografia é seu uso como método suplementar da mamografia no rastreamento do câncer de mama em mulheres com mamas radiologicamente densas, visando detectar lesões ocultas no exame físico e na mamografia. No entanto, caso seja indicada, ela não deve ser utilizada como alternativa a mamografia, devido às suas limitações na detecção e caracterização de calcificações, distorções arquiteturais e nódulos localizados em áreas nas quais predominem tecido adiposo. A limitação da ultra-sonografia para detectar microcalcificações é particularmente importante, pois esta é a forma de apresentação mais comum dos carcinomas ductais in situ.
A ressonância magnética das mamas também está sendo cada vez mais utilizada como método adjunto da mamografia e da ultra-sonografia na detecção, na caracterização e no planejamento terapêutico do câncer de mama. Muitas indicações têm sido identificadas e avaliadas e, em geral, elas baseiam-se principalmente na sua elevada sensibilidade para a detecção do câncer de mama, inclusive de lesões ocultas no exame físico e nos métodos convencionais (mamografia e ultra-sonografia). A ressonância magnética das mamas tem sido investigada no rastreamento de mulheres com alto risco para o câncer de mama; no rastreamento da mama contralateral em mulheres com diagnóstico de câncer de mama para pesquisa de neoplasias sincrônicas; na procura da lesão primária oculta em pacientes com metástases axilares; na caracterização de achados duvidosos na mamografia ou na ultra-sonografia; para determinar a extensão local do câncer de mama; para verificar a presença e a extensão de doença residual, especialmente quando margem cirúrgica é positiva no exame histológico; para avaliar a resposta à quimioterapia neo-adjuvante; na diferenciação entre cicatriz cirúrgica e recorrência tumoral nas pacientes previamente tratadas por câncer de mama; na avaliação da integridade dos implantes mamários. A ressonância magnética não deve ser empregada como critério para se indicar ou não a investigação histológica de lesões suspeitas por critérios clínicos, mamográficos ou ultrasonográficos. Também não há estudos que forneçam base científica para o seu uso no rastreamento do câncer de mama em mulheres que não possuem alto risco para a doença.
Após a detecção de uma alteração em qualquer mé- todo de imagem é necessária a sua caracterização para estabelecer se ela representa uma alteração benigna ou uma lesão potencialmente maligna. A probabilidade de malignidade de uma alteração é determinada principalmente pela avaliação de suas características morfoló- gicas e evolutivas (redução, estabilidade ou crescimento ao longo do tempo). A utilidade prática da mamografia, da ultra-sonografia e da ressonância magnética nas mamas muitas vezes é limitada pela especificidade relativamente baixa destes exames que implica em biópsias ou seguimentos precoces. Isto decorre da conhecida sobreposição de achados entre as lesões benignas e malignas nos métodos de imagem, mas também se relaciona à padronização e ao entendimento do valor preditivo de cada critério utilizado para a interpretação dos achados nestes exames.
Dois artigos publicados nesta edição da Radiologia Brasileira endereçam os critérios de interpretação na caracterização das lesões mamárias. Um avalia a capacidade preditiva para malignidade das categorias 3, 4 (A, B e C) e 5 do BI-RADS em lesões não-palpáveis da mama. O BI-RADS, ao padronizar a definição dos critérios empregados para caracterizar as lesões na mamografia, na ultra-sonografia e na ressonância magné- tica, contribuiu para facilitar a comparação entre os diferentes estudos e, por conseguinte, o entendimento deles. Além disto, ele estabeleceu categorias de avalia- ção final que são utilizadas para classificar os nódulos de acordo com sua probabilidade de malignidade, facilitando a conduta subsequente.
A categoria 0 é utilizada quando a caracterização da alteração está incompleta, sendo necessária avaliação adicional. As categorias 1 e 2 indicam que não há nenhuma evidência mamográfica sugestiva de malignidade. A categoria 3 indica a presença de achados provavelmente benignos (menos de 2% de chance de malignidade), para os quais a conduta preferencial é o controle precoce. A categoria 4 refere-se a uma anormalidade suspeita para a qual a biópsia deveria ser considerada e pode ser subdividida em A, B e C. A categoria 4A deve ser utilizada para achados que necessitam de intervenção, mas com baixa suspeição de malignidade; histologia maligna não é esperada e o seguimento em seis meses ou de rotina após a biópsia ou citologia benigna é adequado. A categoria 4B inclui lesões com suspeição intermediária para malignidade; os achados nesta categoria requerem criteriosa correlação anátomo-radiológica e o seguimento de resultados benignos na biópsia destas lesões depende desta correlação. A categoria 4C inclui achados com moderada suspeição, mas não clássicos, como na categoria 5, para malignidade. A categoria 5 é reservada para achados altamente sugestivos de malignidade e a categoria 6 é utilizada quando já há uma biópsia indicando que a lesão se trata de um câncer. Não há muitos estudos que permitam definir com clareza quais lesões estão nas subcategorias 4A, 4B e 4C e qual o valor preditivo positivo delas.
O outro artigo verifica a capacidade preditiva das características ultra-sonográficas dos nódulos mamá- rios. Atualmente sabe-se que uma série de características está associada a um maior risco de malignidade, tais como: margem não-circunscrita, forma irregular, ecogenicidade complexa, sombra acústica posterior, orientação não-paralela, halo ecogênico e alterações nos tecidos adjacentes. A identificação de nódulos provavelmente benignos na ultra-sonografia, candidatos a um controle precoce, requer a exclusão de qualquer sinal de malignidade e a presença de uma associação de critérios de benignidade. Isto implica em análise ultra-sonográ- fica criteriosa e a identificação de qualquer sinal sugestivo de malignidade indica a biópsia. Não se deve deixar de realizar uma biópsia de um nódulo sólido na ultra-sonografia com base em apenas uma característica benigna, por exemplo, margens circunscritas.
O consenso em relação aos nódulos sólidos que podem ser classificados como provavelmente benignos na ultra-sonografia está sendo construído. Stavros et al. demonstraram que nódulos sem sinais de malignidade e que tinham forma elipsóide e pseudocápsula, ou a presença de duas ou três lobulações e pseudocápsula ou possuíam intensa hiperecogenicidade homogênea associaram-se a um valor preditivo negativo para malignidade de 99,5%; a sensibilidade foi de 98,4%. Chala et al. relataram que nódulos redondos, ovais ou lobulados com menos de três lobulações que apresentavam margens circunscritas, orientação paralela e ausência de acentuada hipoecogenicidade, sombra acústica posterior, calcificações e alterações no tecido adjacente, independentemente da ecotextura e da presença da pseudocápsula, apresentaram sensibilidade e valor preditivo negativo para câncer, respectivamente, de 98,1% e 99%.
Avanços no entendimento do valor preditivo dos diversos critérios, isolados ou combinados, utilizados na caracterização das lesões mamárias detectadas nos diferentes métodos de imagem são um passo importante para reduzir o número de biópsias com resultados benignos. Entretanto, deve-se ressaltar que as técnicas de imagem não são técnicas de diagnóstico histológico. Assim, a biópsia para investigação histológica continuará a ser necessária para muitas lesões mamárias e, a maioria delas, felizmente, será benigna.
Desenvolvimento de Módulos Dosimétricos para Radiologia
Fonte: SOUZA, D.N.. Desenvolvimento de Módulos Dosimétricos para Radiologia. In: II Seminário de Pesquisa FAP-SE – Edital FAP-SE/ FUNTEC 2002, 2004, Aracaju. Anais Seminário de Pesquisa. Aracaju: FAP-SE, 2004. v. 1.

A principal fonte de exposição da população às radiações ionizantes artificiais são os exames radiológicos na área da saúde. Entretanto, as doses absorvidas em decorrência dos procedimentos nesta área são pequenas, quando comparadas com procedimentos radioterapêuticos, normalmente, não oferecendo riscos para a indução de efeitos determinísticos (De Werd et al, 1999). Mesmo assim, muitos dos procedimentos utilizados na radiologia clínica podem contribuir com uma dose de radiação significante ao paciente, até mesmo quando executados por operadores treinados no uso de tecnologias de redução de dose e de equipamentos modernos (Kron, 1999).
Diretrizes de proteção radiológica, com relevância para a proteção da saúde dos usuários de radiologia médica, têm sido editadas por órgãos nacionais e internacionais com o objetivo básico de estabelecer de otimização de serviços radiológicos, no que se refere ao controle de qualidade, a fim de estabelecer critérios para o uso da dose mínima necessária para alcançar uma boa qualidade da imagem (Ministério da Saúde, 1998; European Council Directive, 1997).
Uma das formas de investigação das doses absorvidas em procedimentos radiológicos é por meio de análises com módulos simuladores de partes do corpo humano. Estes módulos são compostos por material equivalente a tecido e dosímetros termoluminescentes (TLD). Os TLD são muito úteis em dosimetria médica, devido a qualidades como tamanho reduzido dos detectores e a possibilidade de serem produzidos com material de número atômico semelhante ao tecido biológico, tornando-os tecido equivalente.
O objetivo deste trabalho foi testar uma possibilidade de utilizar módulos simuladores dosimétricos, constituídos de acrílico e TLD, para aferição de dose em exames radiológicos de tórax de crianças e coluna espinhal de adultos realizados Aracaju, SE.
A investigação das doses absosrvidas por crianças em procedimentos radiológicos tem sido objeto de nvestigação em diversos trbalhos. Como as crianças estão sujeitas a sofrer, com um maior risco que os adultos, efeitos prejudiciais de exposição à radiação ionizante, é importante que a dose de radiação para crianças, decorrentes de exposição médica, seja criteriosamente analisada (Mooney e colaboradores, 1999; Oliveira e Khoury, 2003).
Embora não sejam encontrados na literatura trabalhos sobre dosimetria em densitometria óssea, é importante mensurar as doses absorvidas por indivíduos que se submetem a este tipo de exame. A medida da densidade mineral do osso, chamada densitometria óssea, pode ser realizada por um aparelho especial que utilize raios X de baixa energia. Este método é baseado no princípio da absorção de radiação pelos ossos. Seu objetivo é a comparação dos valores das densidades minerais de determinados ossos, obtidas por meio do exame densitométrico, com valores padrões para idade e sexo. Esta comparação possibilitará a obtenção da curva de perda óssea através do tempo para cada indivíduo (Heidekker et al, 2004).
Materiais e métodos
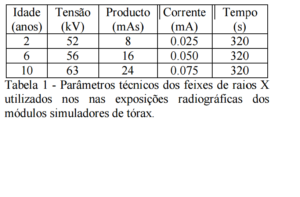
Fantomas (módulos simuladores) foram projetados e construídos para simular as dimensões dos tórax de crianças de dois, seis e dez anos de idade. Para cada idade foram construídos dois blocos de acrílico, preenchidos com água. Juntos, o par adquiria as dimensões relativas a cada idade (espessura, largura e altura). A espessura define o diâmetro ântero-posterior e a largura, o diâmetro látero-lateral dos módulos. Cada um dos blocos componentes do módulo simulador para a idade de dois anos possui 8,0 cm de espessura, 13,0 cm de largura e 16,5 cm de altura. Para a idade de seis anos estas dimensões são 10,0 cm, 14,0 cm, e 17,5 cm, respectivamente. O módulo simulador para a idade de dez anos tem a espessura de 12,0 cm, as demais dimensões são iguais as do módulo para a idade de seis anos.
Nos módulos simuladores de tórax, foram posicionados grupos de TLD-100 (LiF:Mg;Ti) na superfície de entrada e de saída do feixe e na meiaespessura. Uma câmara de ionização (MDH X-ray 2025) equivalente-ar foi utilizada para medidas de dose na superfície de entrada do feixe nos módulos. A dose na superfície de entrada foi expressa em termos de dose absorvida no ar, que é equivalente ao kerma no ar para as energias utilizadas em radiodiagnóstico (European Council Directive, 1997). As incertezas nas medidas com câmara de ionização foram de ± 3%.
Antes dos procedimentos de irradiação os TLD passaram por tratamentos térmicos para restaurar sua capacidade dosimétrica.
As medidas de termoluminescência foram feitas em uma leitora comercial Harshaw 3500, utilizando-se um programa de aquecimento linear com uma taxa de 5ºC/s no intervalo de temperatura entre 40 e 350 ºC.
Os parâmetros para as exposições radiográficas foram selecionados por radiologistas das duas instituições onde foram realizados os procedimentos, na Clínica de Medicina Nuclear, Endocrinologia e Diabetes (CLIMEDI) e no Hospital Universitário da Universidade Federal de Sergipe. Os equipamentos de raios X eram de marca Siemens. A Tabela 1 mostra os parâmetros técnicos utilizados nos exames radiográficos dos módulos simuladores de tórax.
As análises em densitometria óssea também foram realizadas utilizando-se um módulo dosimétrico de acrílico construído com placas de 9,0 mm de espessura. Após a montagem e colagem das placas, o módulo adquiriu o formato de paralelepípedo, com 3,0 cm de espessura, 3,0 cm de largura e 30,0 cm de comprimento (figura 1). Uma placa adicional de acrílico foi colocada sobre o módulo. Os dosímetros foram colocados sobre a placa adicional (na entrada do feixe), sob a placa adicional, na profundidade de 9.0 mm, e sob o módulo simulador.
As irradiações em densitometria foram feitas em um aparelho de marca PRODIGY pertencente à CLIMEDI. Como dosímetro, foram utilizadas pastilhas de CaSO4:Dy, por apresentar boa resposta termoluminescente quando expostas a energia do densitômetro e por serem de menor custo que os dosímetros TLD-100.
Resultados
Foram verificadas as doses absorvidas pelos módulos simuladores em exames radiológicos de tórax de criança e em análises densitométricas de coluna lombar.
A dose na superfície de entrada do módulo simulador de tórax de criança de dois anos, medida com uma câmara de ionização, foi de 78µGy. Tomando-se este valor como referência, foram estimadas as doses absorvidas na meia espessura e na superfície de saída do módulo, utilizando-se a resposta à dose dos TLD, foram calculadas as doses nas demais posições. Na meia espessura e na superfície de saída do módulo as doses foram 62,8% e 74,1% menores, respectivamente, que a dose absorvida pela superfície do módulo.
As doses absorvidas nos simuladores de crianças de seis e dez anos foram obtidas seguindo os mesmos procedimentos realizados para o módulo simulador de criança de dois anos. Para o módulo simulador de tórax de criança de seis anos, a dose na superfície de entrada foi de 74,4µGy espessura e na superfície de saída do feixe as doses foram 73,9% e 83,8% menores, respectivamente, do que a dose na superfície de entrada do feixe. O módulo simulador para tórax de criança de dez anos mostrou resultados similares aos observados no de seis anos.
As análises com o módulo de coluna lombar mostraram que a menor dose absorvida na entrada do módulo foi de 36.7 µGy. As doses sob a placa de 9 mm foram 42% menores que na superfície de entrada. As doses na saída tiveram seus valores reduzidos em 63%.
Conclusões
Os resultados analisados neste trabalho indicam que os módulos simuladores de tórax para uso em procedimentos de aferição de doses em radiologia pediátrica, construídos com acrílico, são potencialmente utilizáveis em controle de qualidade nestes procedimentos. Devido à facilidade de montagem destes módulos e ao baixo custo de produção, podem ser facilmente construídos com dimensões variadas.
O módulo da coluna lombar mostrou-se eficiente para dosimetria de feixes de raios-X utilizados em densitometria óssea. Como esperado, os dosímetros de CaSO4:Dy apresentaram uma resposta TL proporcional às doses liberadas pelo densitômetro.
Terminologia Para A Descrição De Tomografia Computadorizada Do Tórax
Fonte: Jasinovodolinsky, D. et alii. Terminologia Para A Descrição De Tomografia Computadorizada Do Tórax. Radiol Bras vol.35 no.2 São Paulo Mar. 2002.
INTRODUÇÃO
Uma das grandes preocupações da ciência sempre foi estabelecer uma linguagem universal, a fim de facilitar a comunicação entre pessoas de diferentes nacionalidades e culturas. Isto permite, entre outras coisas, a comparação de resultados de trabalhos científicos e a troca de informações sobre um determinado assunto.
No Brasil, de proporções continentais, com uma cultura rica e variada, há a necessidade de se estabelecer um consenso de terminologia para se descrever os exames de imagem.
Especialmente em relação aos exames de imagem, isto não é tarefa fácil, pois na formação do radiologista em geral não há a preocupação de saber como se deve descrever uma lesão pulmonar. Esta situação se deve a vários fatores, como existir uma literatura muito variada, aprender “ouvindo” os radiologistas mais experientes, existir vícios de linguagem, que foram passados de geração em geração, as próprias características regionais, que influenciam no linguajar médico, e o uso indiscriminado de termos em inglês, sem uma real preocupação com a sua adequada tradução.
Além disso, ao se fazer um relatório, este passa a ser um documento, que será lido, no mínimo, por outro médico, que muitas vezes não entende o que está escrito, acarretando conseqüências ruins para todos os envolvidos neste processo, especialmente para a figura central do processo, o paciente.
Foi com essa preocupação que o Grupo de Tórax do Colégio Brasileiro de Radiologia, em conjunto com a Sociedade Paulista de Pneumologia e Tisiologia, resolveram fazer uma primeira proposta para um consenso brasileiro de terminologia em tórax, com base em consensos internacionais já existentes. Nesta primeira fase, é abordada a terminologia usada para os exames de tomografia computadorizada de alta resolução do tórax.
É muito importante que todos participem com sugestões e críticas, para que num futuro próximo possamos estabelecer um consenso que seja referendado por todas as sociedades representantes afins, as escolas médicas, os congressos, as universidades, as residências médicas e seja utilizado pela maioria dos radiologistas, para que se use uma linguagem em comum, compreensível tanto para o radiologista como para o pneumologista.
A partir desta publicação, durante um prazo de dois meses aguardaremos idéias e sugestões dos colegas radiologistas e pneumologistas de todo o País, para posteriormente divulgarmos o Consenso Brasileiro em TCAR do Tórax, que, esperamos, passe a ser usado no Brasil. As sugestões devem ser enviadas para o Dr. Arthur Soares Souza Jr (e-mail: asouzajr@terra.com.br).
GLOSSÁRIO EM TOMOGRAFIA COMPUTADORIZADA DE ALTA RESOLUÇÃO DO TÓRAX
Aprisionamento (seqüestro) aéreo. S. m. 1. (Fisiopatol.) Retenção de excesso de gás (“ar”) em todo ou em parte do pulmão, especialmente durante a expiração, tanto como resultado de obstrução parcial ou completa de vias aéreas, como também resultante de anormalidades focais da complacência pulmonar. Apesar de não ser de uso habitual, o termo “aprisionamento gasoso” é mais preciso. 2. (TC) Diminuição da atenuação do parênquima pulmonar, evidenciada especialmente por uma atenuação menor que o normal durante a expiração. Deve ser diferenciada de diminuição da atenuação por hipoperfusão secundária ao aumento da resistência da artéria pulmonar.
Banda parenquimatosa. S. f. Opacidade alongada, usualmente com vários milímetros de largura e com cerca de 5 cm de comprimento, freqüentemente estendendo-se até a pleura, a qual pode estar espessada e retraída no local do contato. Em geral corresponde a fibrose focal de causa não específica.
Bola fúngica. S. f. Coleção lembrando massa e representando enovelado de hifas, usualmente da espécieAspergillus, associado com muco, fibrina e restos celulares, colonizando uma cavidade pulmonar causada por uma doença prévia (ex.: tuberculose). Poderá mover-se com a mudança de posição do paciente. Sin.:micetoma.
Bolha. S. f. 1. (Patol.) Espaço aéreo dilatado, bem demarcado, que mede 1 cm ou mais de diâmetro e possui paredes que habitualmente não ultrapassam 1 mm de espessura. 2. (TC) Espaço aéreo focal, arredondado, com 1 cm ou mais de diâmetro, demarcado por parede fina, habitualmente múltiplo ou associado com outros sinais de enfisema pulmonar. É o termo preferido para descrever todos os espaços contendo ar no pulmão, com exceção de pneumatocele.
Broncograma aéreo. S. m. (Radiol.) Imagem radiográfica de brônquio contendo ar, periférico ao hilo e circundado por pulmão desaerado (devido à absorção de ar, substituição de ar ou ambas). Este achado é geralmente reservado como evidência de permeabilidade das vias aéreas mais proximais. Qualquer imagem semelhante a uma faixa que reduz de calibre ou luscência, ramificada no interior de pulmão opacificado, correspondendo ao tamanho e distribuição de um brônquio ou brônquios, presume-se que represente um segmento da árvore brônquica.
Bronquiectasia. S. f. 1. (Patol.) Aumento irreversível do calibre de brônquio ou brônquios, que freqüentemente apresentam espessamento de suas paredes. Quando moderada, a dilatação é cilíndrica (isto é, a redução progressiva normal do calibre do brônquio está ausente). Quando mais grave, a dilatação torna-se sacular e constrições irregulares podem estar presentes. Quando muito grave, o brônquio pode estar acentuadamente dilatado, especialmente em suas porções distais. 2. (TC) Dilatação dos brônquios, que freqüentemente apresentam espessamento de suas paredes.
Bronquiectasia de tração. S. f. Dilatação brônquica, geralmente irregular, em associação com opacidades justabrônquicas, que é interpretada como fibrose pulmonar retrátil.
Bronquiolectasia. S. f. 1. (Patol.) Dilatação de um bronquíolo ou bronquíolos, que freqüentemente apresentam espessamento parietal. 2. (TC) Dilatação bronquiolar. Ver também bronquiolectasia de tração.
Bronquiolectasia de tração. S. f. Dilatação bronquiolar em associação com opacidade peribronquiolar, que é interpretada como fibrose pulmonar retrátil.
Cavidade. S. f. 1. (Patol.) Massa no interior do parênquima pulmonar, cuja porção central apresentou necrose de liquefação, a qual foi expelida pela árvore brônquica, deixando espaço com conteúdo aéreo, contendo ou não líquido. 2. (Radiol.) Espaço contendo gás no interior do pulmão, com paredes com espessura acima de 1 mm e geralmente de contornos irregulares.
Cisto. S. m. 1. (Patol.) Espaço arredondado, circunscrito, cercado por parede epitelial ou fibrosa, cuja espessura pode ser uniforme ou variável e que no pulmão habitualmente contém ar, mas que pode conter material sólido, semi-sólido ou líquido. 2. (Radiol.) Espaço parenquimatoso, arredondado, com paredes bem definidas, usualmente contendo ar, quando está no pulmão, mas sem enfisema associado; comumente utilizado para descrever espaço aéreo aumentado no estágio final de fibrose pulmonar idiopática ou sarcoidose, assim como na histiocitose de células de Langerhans e na linfangioliomiomatose. É o termo preferido para descrever qualquer espaço contendo gás de paredes finas no pulmão, que possua paredes com espessura maior que 1 mm.
Cistos de faveolamento. S. m. Cistos aéreos, usualmente com diâmetros semelhantes, medindo de 0,3 a 1 cm de diâmetro, vistos na fibrose pulmonar idiopática e em outras doenças pulmonares fibrosantes.
Consolidação. S. f. 1. (Patol.) É a substituição do ar alveolar por transudato, exsudato ou tecido. 2. (TC) Aumento homogêneo da atenuação do parênquima pulmonar, que obscurece as margens dos vasos e as paredes das vias aéreas. Pode estar presente broncograma aéreo.
Difuso. Adj. 1. (Patofisiol.) Difusamente distribuído por todo um órgão ou tipo de tecido. 2. (Radiol.) Contínuo e difusamente distribuído (denominam-se as imagens e, por inferência, o estado ou processo que as produz). Sin.: disseminado, generalizado, sistêmico.
Termo útil e aceitável. No contexto de radiografia de tórax, “difuso” tem conotação de disseminado, anatomicamente contínuo, mas não necessariamente envolvendo todo o pulmão, ou outra estrutura torácica ou tecido; “disseminado” conota disseminação, porém com envolvimento anatomicamente descontínuo; “generalizado” conota envolvimento completo ou quase completo; “sistêmico” conota envolvimento de tecido ou estrutura torácica como parte do processo envolvendo todo o corpo.
Disseminado. Adj. (Patofisiol.) Disseminado, mas descontinuamente distribuído por um órgão ou tipo de tecido. 2. (Radiol.) Disseminado, mas anatomicamente descontínuo (é dito de imagens e, por inferência, de um estado ou processo que as produz).
Distorção arquitetural. S. f. Manifestação de doença pulmonar em que os brônquios, vasos pulmonares, fissura ou fissuras ou septos de lóbulos pulmonares secundários estão deslocados anormalmente.
Enfisema. S. m. 1. (Patol.) Aumento permanente do espaço aéreo distal ao bronquíolo terminal, acompanhado de destruição das paredes alveolares. A ausência de “fibrose óbvia” historicamente tem sido considerada como um critério adicional, mas a validade deste critério recentemente tem sido questionada. 2. (TC) Região focal ou regiões de baixa atenuação, usualmente sem paredes visíveis, resultando de um real ou perceptível aumento de espaço aéreo e destruição das paredes alveolares. Pode estar associado com aprisionamento aéreo.
Enfisema acinar distal. S. m. 1. (Patol.) Caracterizado por envolvimento predominantemente dos dutos e sacos alveolares, caracteristicamente acomete as regiões pulmonares subpleural, adjacente ao septo interlobular e vasos. 2. (TC) O enfisema é caracterizado por baixa atenuação subpleural ou bolha separada por septo interlobular intacto. Sin.: enfisema parasseptal.
Enfisema centrolobular. S. m. 1. (Patol.) Caracterizado por septos centrolobulares alveolares destruídos e dilatação dos bronquíolos respiratórios. Freqüentemente ocorre nos campos pulmonares superiores em fumantes de cigarros. 2. (TC) Diminuição da atenuação centrolobular, habitualmente sem paredes visíveis, de distribuição não-uniforme e localizado predominantemente nos campos pulmonares superiores. Sin.: enfisema centro-acinar.
Enfisema panlobular. S. m. 1. (Patol.) Enfisema que envolve, mais ou menos uniformemente, todas as porções do lóbulo secundário. Ele tende a predominar nos lobos inferiores e essa é a forma de enfisema associada à deficiência hereditária de alfa-1 antitripsina. 2. (TC) Enfisema que tende a mostrar decréscimo bastante uniforme da atenuação parenquimatosa e pobreza vascular. Enfisema panlobular grave pode ser indistinguível do enfisema centrolobular grave, a não ser pela distribuição zonal. Sin.: enfisema panacinar.
Espaço aéreo. S. f. (Anat./radiol.) Gás contido no parênquima pulmonar, incluindo os ácinos e excluindo o interstício e porções puramente condutoras do pulmão.
Espessamento do septo interlobular. S. m. Opacidade linear fina que corresponde ao septo interlobular, deve ser distinguida de estruturas centrolobulares. Aumento na espessura do septo interlobular, usualmente causado por edema, infiltração celular ou fibrose. Pode ser lisa, irregular ou nodular.
Estruturas centrolobulares. S. f. 1. (Anat.) Estruturas tubulares centrais no lóbulo pulmonar secundário (isto é, a artéria e bronquíolo centrolobulares). 2. (TC) A artéria pulmonar e seus ramos imediatos em um lóbulo secundário; estas artérias medem aproximadamente 1 mm e 0,5 a 0,7 mm de diâmetro, respectivamente; na TCAR é possível obter imagens destes vasos. No entanto, o bronquíolo normal que supre o lóbulo secundário tem espessura de parede de aproximadamente 0,15 mm, que está além da resolução da TCAR. Conseqüentemente, vias aéreas normais nos lóbulos pulmonares secundários não são detectadas no exame de TC.
Faveolamento (favo-de-mel). S. m. 1. (Patol.) Cistos pulmonares de destruição fibrosados, simbolizando perda completa da arquitetura acinar e bronquiolar, representando o estágio final da doença fibrosante pulmonar. 2. (TC) Espaços císticos agrupados, usualmente com diâmetros comparáveis, variando de 0,3 a 1 cm de diâmetro, mas que podem alcançar 2,5 cm, habitualmente em posição subpleural e caracterizados por paredes bem definidas, geralmente espessas. A presença de lesão consolidativa em pulmão enfisematoso pode simular esta condição e representa uma armadilha diagnóstica potencial.
Fissura. S. f. 1. (Anat.) Dobra interna da pleura visceral, que separa um lobo ou a porção de um lobo de outro.2. (Radiol.) Opacidade linear com 1 mm ou menos de espessura, que corresponde, em posição e extensão, à separação anatômica dos lobos pulmonares ou porções dos lobos. Sin.: cissura.
Interface. S. f. (Radiol.) O limite comum entre as sombras de duas estruturas justapostas ou tecidos de diferentes texturas ou opacidades (ex.: pulmão e coração). Sin.: margem, borda.
Linfonodomegalia. S. f. Restrito ao aumento nas dimensões do(s) linfonodo(s). Desde que “adeno”, especificamente, se relaciona com estruturas glandulares e que linfonodos não são glândulas, o termo adeno é falso e seu uso, condenável. Os métodos de imagem, de maneira geral, avaliam as dimensões do linfonodos, sendo apropriado o termo linfonodomegalia. Linfonodopatia fica reservado para situações em que se pode diagnosticar patologia pela avaliação intrínseca, independentemente das dimensões.
Linha subpleural. S. f. Opacidade curvilínea fina, que mede poucos milímetros de espessura, usualmente a menos de 1 cm da superfície pleural e paralela à pleura. Indicador inespecífico de atelectasia, edema, fibrose ou inflamação.
Linhas intralobulares. S. f. Opacidades lineares finas, que aparecem no interior do lóbulo, quando o interstício intralobular está espessado. Quando numerosas, fornecem o aspecto de padrão reticular fino.
Lóbulo pulmonar secundário S. m. 1. (Anat.) A menor unidade pulmonar envolta por septo de tecido conectivo. Este septo, conhecido como “septo interlobular”, é revelado melhor na região periférica anterior, lateral e justamediastinal dos lobos superiores, médio e na periferia da região diafragmática anterior dos lobos inferiores. O septo tende a ser incompleto ou ausente nas demais regiões do pulmão. 2. (Anat.) Unidade do pulmão subentendida por qualquer bronquíolo que dê de três a cinco bronquíolos terminais. O septo de tecido conectivo não faz parte desta definição. 3. (TC) Lóbulo de Miller é o lóbulo secundário que é identificado na TC.
Micronódulo. S. m. Opacidade focal arredondada, pequena, isolada, com pelo menos atenuação de tecidos moles e apresentando diâmetro não maior que 7 mm. Alguns autores têm limitado o uso deste termo para diâmetro menor que 5 mm ou menor que 3 mm. Outros autores simplesmente usam o termo “nódulo pequeno”. Veja nódulo.
Massa. S. f. (Radiol.) Qualquer lesão pulmonar ou pleural representada, na radiografia, por opacidade isolada maior do que 30 mm em diâmetro (sem relação ao contorno, características das bordas ou homogeneidade), mas explicitamente mostrada ou presumida ser em três dimensões.
Nódulo. S. m. 1. (Patol.) Pequeno foco circunscrito de tecido anormal, grosseiramente esférico. 2. (Radiol.) Opacidade arredondada, moderadamente bem marginada e não maior do que 3 cm no diâmetro maior. Alguns autores usam o modificador “pequeno” se a opacidade apresentar menos que l cm de diâmetro. Veja micronódulo.
Opacidade. S. f. (Radiol.) Imagem que atenua mais o feixe de raios X do que as estruturas adjacentes. Na tomografia de tórax aparece como área mais branca (de menor densidade fotométrica) do que seus arredores. Usualmente aplicada a imagens de coleções líquidas e tecidos pulmonares não específicos, nos quais a atenuação excede a do pulmão aerado adjacente.
Opacidade em vidro fosco. S. f. Aumento da atenuação pulmonar, porém sem obscurecer as margens brônquicas e vasculares, causado por preenchimento parcial do espaço aéreo, espessamento intersticial, colapso parcial alveolar, expiração normal ou aumento do volume sanguíneo capilar. Não confundir com “consolidação”, em que as margens broncovasculares estão obscurecidas. Pode estar associada com broncograma aéreo. Sin.: atenuação em vidro fosco.
Opacidade linear. S. f. Imagem linear fina, alongada, com densidade de tecido de partes moles. Raramente, calcificação ou material estranho podem aumentar a atenuação.
Opacidade pendente. S. f. Aumento da atenuação no pulmão pendente (a região pulmonar mais baixa, que sofre maior efeito da gravidade). A atenuação aumentada desaparece com a mudança de posição do paciente. Pode também aparecer como uma linha subpleural.
Opacificação parenquimatosa. S. f. Aumento na atenuação pulmonar, que pode ou não obscurecer as margens dos vasos e paredes das vias aéreas. “Consolidação” indica que existe perda da definição dessas margens (com exceção do broncograma aéreo), enquanto “opacidade em vidro fosco” indica menor aumento na atenuação, na qual a definição das margens está preservada. Sempre que possível, usar os termos mais específicos “consolidação” ou “opacidade em vidro fosco”.
Pavimentação em mosaico. S. f. Padrão na TCAR em que se observam áreas de opacidade em vidro fosco com septos interlobulares espessados de permeio.
Perfusão em mosaico. S. f. Aparência em retalho de uma região com várias atenuações, interpretada como sendo secundária à diferença de perfusão regional. É termo mais adequado do que o originalmente descrito “oligoemia em mosaico”. Aprisionamento aéreo secundário a obstrução brônquica ou bronquiolar pode produzir zonas focais de atenuação diminuída, que podem se tornar mais evidentes com TC expiratória.
Pneumatocele. S. f. (Patol./radiol.) Espaço preenchido por gás com paredes finas dentro do pulmão, usualmente ocorrendo em associação com pneumonia aguda (mais comumente de origem estafilocócica) e invariavelmente transitória.
Pseudoplaca. S. f. Banda irregular, de opacidade pulmonar periférica, adjacente à pleura visceral, que simula o aspecto de placa pleural, mas é formada por pequenos nódulos coalescentes (ex.: pneumoconiose dos trabalhadores em minas de carvão).
Reticulação. S. f. Imagem formada por inúmeras linhas entrelaçadas, que sugere uma malha. Termo descritivo habitualmente associado com doenças pulmonares intersticiais. Pode ser fina, intermediária ou grossa. Sin.: padrão reticular.
Sinal da árvore em brotamento. S. m. Dilatação nodular de estruturas ramificadas centrolobulares, que lembram árvore em brotamento e que representam dilatação exsudativa bronquiolar (ex.: panbronquiolite ou disseminação endobrônquica de tuberculose pulmonar em atividade).
Sinal do anel de sinete. S. m. Opacidade areolar (usualmente representa um brônquio dilatado, com paredes espessas) em associação com opacidade pequena, arredondada, de tecidos moles (a artéria pulmonar adjacente ou raramente artéria brônquica dilatada), lembrando um “anel de sinete”. Usualmente este achado indica bronquiectasia, mas pode também ocorrer no carcinoma bronquioloalveolar multifocal e adenocarcinoma metastático.
Sinal do crescente aéreo. S. m. Ar com a forma de crescente em um nódulo ou massa, onde o ar separa a parede externa da lesão de uma área interna de seqüestro, que freqüentemente corresponde a uma bola fúngica de Aspergillus sp.
Sinal do halo. S. m. Opacidade em vidro fosco circundando um nódulo ou massa. Pode ser um sinal de aspergilose invasiva ou hemorragia por várias causas.
Sinal do septo em contas (do rosário). S. m. Espessamento septal irregular que lembra o aspecto de uma fileira de contas; é habitualmente um sinal de linfangite carcinomatosa, mas raramente pode ocorrer na sarcoidose. Como o aspecto do espessamento é habitualmente mais irregular do que “em contas”, o termo “espessamento septal irregular” é geralmente preferido.
A tomografia por emissão de pósitrons: uma nova modalidade na medicina nuclear brasileira
FONTE: Robilotta CC. A tomografia por emissão de pósitrons: uma nova modalidade na medicina nuclear brasileira. Rev Panam Salud Publica. 2006; 20(2/3):134–42.
A medicina nuclear é uma especialidade médica que utiliza compostos (ou moléculas) marcados com radionuclídeos, os radiofármacos, para fins de diagnóstico e terapia. Esses compostos seguem caminhos funcionais ou metabólicos específicos dentro dos pacientes, o que confere a essa modalidade diagnóstica uma característica de natureza bioló- gica que as outras modalidades não possuem. A detecção externa da radiação emitida pelo radiofármaco permite diagnosticar precocemente muitas doenças, enquanto que as alterações anatômicas, muitas vezes, não se manifestam senão em estágios relativamente avançados, como no caso de diversos tipos de câncer.
Outra característica importante dos exames realizados com radiofármacos é a sua alta sensibilidade—isto é, é possível obter informações biológicas com concentrações de radiofármacos em níveis de nano ou picomolares. Além disso, a marcação de diferentes moléculas com um único radionuclídeo permite avaliações e estudos de um mesmo órgão ou sistema em seus aspectos tanto macroscópicos quanto moleculares. Tais estudos podem ser realizados através de imagens obtidas in vivo ou através de ensaios laboratoriais. Atualmente, a maior parte dos estudos radionuclídicos clínicos é de imagens, em especial as tomográficas.
A TOMOGRAFIA POR EMISSÃO DE PÓSITRONS NO BRASIL
 No Brasil, a tecnologia PET foi introduzida em 1998, com a instalação de uma câmara PET/ SPECT no Serviço de Radioisótopos do Instituto do Coração (InCor) do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP). Essa nova tecnologia estendeu a metodologia já bem estabelecida em SPECT a PET a um custo reduzido e sustentável quando comparado ao custo da PET dedicada, além de permitir o uso contínuo da câmara quando da ausência de fornecimento da (18F)FDG. Posteriormente, outras cinco câmaras PET/SPECT foram instaladas na Cidade de São Paulo e uma na Cidade de Campinas, distante cerca de 100 km. Dessas sete câmaras, três continuam produzindo imagens PET, enquanto que as outras são usadas somente em SPECT. Atualmente, mais dois sistemas desse tipo operam nas cidades do Rio de Janeiro e Brasília.
No Brasil, a tecnologia PET foi introduzida em 1998, com a instalação de uma câmara PET/ SPECT no Serviço de Radioisótopos do Instituto do Coração (InCor) do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC-FMUSP). Essa nova tecnologia estendeu a metodologia já bem estabelecida em SPECT a PET a um custo reduzido e sustentável quando comparado ao custo da PET dedicada, além de permitir o uso contínuo da câmara quando da ausência de fornecimento da (18F)FDG. Posteriormente, outras cinco câmaras PET/SPECT foram instaladas na Cidade de São Paulo e uma na Cidade de Campinas, distante cerca de 100 km. Dessas sete câmaras, três continuam produzindo imagens PET, enquanto que as outras são usadas somente em SPECT. Atualmente, mais dois sistemas desse tipo operam nas cidades do Rio de Janeiro e Brasília.
Os sistemas PET/SPECT familiarizaram a comunidade médica brasileira com a utilização de emissores de pósitrons, principalmente do ponto de vista dos protocolos clínicos, pois, até então, todos os estudos eram feitos com compostos emissores de fótons, como o 99mTc. Estima-se que, desde a instalação da primeira câmara PET/SPECT, cerca de 5 000 exames foram realizados com esse tipo de equipamento em pacientes de todo o Brasil e de alguns países vizinhos.
No final de 2002, foi instalado o primeiro tomógrafo dedicado a PET no Serviço de Radioisótopos do InCor, substituindo o sistema PET/ SPECT. Até o início de 2004, outros três sistemas, do tipo combinado PET/CT, foram instalados na Cidade de São Paulo, todos em hospitais privados. A grande vantagem desses sistemas está na aquisição de duas modalidades de imagens a partir do mesmo referencial, isto é, o paciente não é deslocado entre um exame e outro, facilitando a fusão das duas imagens para a identificação das regiões analisadas. Devido à maior sensibilidade dos sistemas dedicados, é possível realizar uma quantidade maior de exames do que com os sistemas baseados em câmaras de cintilação, fato ilustrado pelos cerca de 2 200 exames executados nos primeiros 18 meses da instalação dos sistemas dedicados.
Quanto à preparação dos pacientes, novos cuidados foram introduzidos, já que a FDG é consumida por tecidos metabolicamente ativos. Além disso, a manipulação de material com produção de fótons de aniquilação de 511 keV, bem maior do que os 140 keV do fóton do 99mTc, o radionuclídeo mais usado em medicina nuclear, exigiu uma nova abordagem quanto à proteção radiológica. Por outro lado, a meia-vida física bastante curta facilitou o tratamento do rejeito.
A adoção de sistemas baseados em câmaras de cintilação também motivou os físicos-médicos que atuam em medicina nuclear a ampliar seus conhecimentos e adaptar procedimentos de controle de qualidade (24) e proteção radiológica, assim como desenvolver estudos e metodologias para a quantificação (25), reconstrução totalmente 3D (26) e fusão de imagens. A grande parte dos resultados conseguidos pode ser facilmente estendida aos sistemas dedicados
Como no resto do mundo, a grande contribuição clínica dos estudos de PET com (18F)FDG no Brasil está na oncologia, para detecção, localização e estadiamento de tumores primários, diferenciação entre tumores benignos e malignos, detecção e avaliação de recorrências e metástases, diferenciação entre recorrências e alterações pós-cirúrgicas, seguimento e avaliação de procedimentos terapéuticos. Os resultados obtidos, em especial aqueles com os sistemas combinados PET/CT, têm ajudado a indicar, ajustar e, até mesmo, alterar procedimentos em pacientes com tumores de diversos tipos.
A introdução da tomografia por emissão de pósitrons, em particular o uso de sistemas PET/ CT, está propiciando uma interação maior entre médicos nucleares e radiologistas no que se refere à aná- lise e à avaliação das imagens compostas de anatomia e fisiologia, e entre os médicos especialistas em imagens e oncologistas no que tange aos resultados obtidos. Além disso, a possibilidade de utilização direta das informações metabólicas fornecidas pelas imagens de PET, combinadas com as informações anatômicas presentes na tomografia computadorizada por raios X, está também contribuindo para tornar o planejamento radioterapéutico mais adequado a cada paciente, principalmente quanto à proteção dos tecidos sãos ao redor do tumor.
Com relação às outras aplicações, o impacto tem sido menor, um pouco mais significativo em neurologia e psiquiatria do que em cardiologia, seguindo a distribuição das aplicações em países mais experientes em tecnologia PET. As figuras 3 e 4 ilustram dois estudos da viabilidade do miocárdio: um mostra um caso de músculo viável (ou hibernante), em que a intervenção com o objetivo de revascularização pode ser bem-sucedida, enquanto que o outro mostra que a atividade celular na região com hipoperfusão é muito baixa, indicando que o músculo é pouco viável.
Vale comentar que, segundo a legislação brasileira em vigor, a produção e a comercialização de radionuclídeos são exclusividade da Comissão Nacional de Energia Nuclear (CNEN). No momento, só duas instituições produzem o radiofármaco (18F) FDG no Brasil: o Instituto de Pesquisa em Energia Nuclear (IPEN/CNEN), em São Paulo (desde 1998), e o Instituto de Engenharia Nuclear (IEN/CNEN), no Rio de Janeiro (desde 2004)2. Esse fato limita a difusão dessa modalidade de imagem a outras regiões do território. Além disso, tal exclusividade é uma das duas causas para a tardia e lenta introdução da PET no cenário nacional. A outra razão é o alto custo da tecnologia e dos exames, que não são cobertos pelo sistema de saúde público. Dessa maneira, somente pacientes particulares e os que possuem planos de saúde que autorizam o reembolso têm acesso a essa tecnologia, que já é adotada há mais de uma década nos países desenvolvidos.
Atualmente, várias clínicas de São Paulo e Rio de Janeiro iniciaram o processo de compra de novos tomógrafos dedicados ou de sistemas PET/CT, pois a produção de (18F)FDG nessas cidades já está em regime que permite um tal aumento. Além disso, a CNEN está considerando a instalação de mais dois cíclotrons, um na Região Nordeste e outro na Sudeste, com o objetivo de difundir e ampliar os estudos nessa área. Certamente, isso demandará um aumento de recursos humanos qualificados, tanto em termos de médicos especialistas como de físi-cosmé- dicos, radiofarmacêuticos, tecnólogos e pessoal de enfermagem, aspecto que deverá ser considerado pelas comunidades envolvidas em PET no país.
O papel da Radiologia em Odontologia Legal
Fonte: GRUBER, J.; KAMEYAMA, M. M. O papel da Radiologia em Odontologia Legal. Pesqui Odontol Bras, v. 15, n. 3, p. 263-268, jul./set. 2001.
A identificação pessoal é de suma importância em Medicina Forense, tanto por razões legais como humanitárias, sendo muito frequentemente iniciada antes mesmo de se determinar a causa da morte. Muitos indivíduos são vítimas de homicídios ou encontram-se desaparecidos e a investigação desses casos depende primeiramente da correta identificação. Assim, o processo de identificação passou a ser considerado parte essencial da autópsia forense. Métodos rotineiros de identificação incluem reconhecimento visual de vestimentas, de objetos pessoais, de impressões digitais, análises de DNA, bem como investigação médica, esquelética, sorológica, de cabelos e de dentes4,10,30. Outros métodos envolvem impressões labiais37 e análises específicas de peculiaridades morfológicas da dentição6 . Na maioria dos casos em que os corpos se encontram decompostos, esqueletizados, fragmentados, queimados ou mutilados por qualquer outra razão, é extremamente comum a dentição estar intacta e fornecer informações preciosas para o processo de identificação4,11,23,31. Isto é particularmente verdadeiro no caso de vítimas de incêndios23 e de desastres em massa17,22. Assim, apesar da grande abundância de técnicas possíveis, as utilizadas em Odontologia Legal são extremamente valiosas para este propósito34,28. Historicamente, a aplicação da radiologia em ciência forense foi introduzida em 1896, apenas um ano após a descoberta dos raios X por Roentgen, para demonstrar a presença de balas de chumbo na cabeça de uma vítima9 . SCHÜLLER33 (1921) propôs a possibilidade de se utilizar imagens radiológicas dos seios faciais para fins de identificação. Após essa publicação, muitas outras surgiram; finalmente, em 1927, CULBERT; LAW5 relataram a primeira identificação radiológica completa. SINGLETON35 (1951) empregou essa técnica num trabalho de identificação de corpos de um desastre em massa. Desde então, cirurgiões-dentistas com treinamento especial e experiência em Odontologia Forense têm sido freqüentemente requisitados para colaborar no processo de identificação de corpos individuais e de desastres em massa. O presente artigo de revisão tem por objetivo mostrar, de forma resumida, os avanços e principais métodos radiológicos empregados nos últimos 25 anos em Odontologia Legal.
CUIDADOS NA MANIPULAÇÃO DE RESTOS MORTAIS E NA OBTENÇÃO DE RADIOGRAFIAS INTRA-ORAIS
A obtenção de radiografias intra-orais de boa qualidade em pacientes vivos, em geral, não apresenta grandes dificuldades. Entretanto, quando este tipo de radiografia deve ser feito em dentições de pessoas falecidas, cujos tecidos moles perderam a elasticidade ou se tornaram rígidos (rigor mortis), a inserção do filme, bem como sua reten- ção na posição correta entre a língua e a superfície lingual dos dentes, oferece, freqüentemente, algumas dificuldades. Particularmente complicada torna-se esta operação em corpos parcial ou totalmente carbonizados, devido à natureza extremamente frágil dos restos dentais. O uso de força para a introdução do filme pode acarretar a destruição da dentição, com perda subsequente de informações cruciais29. DELATTRE7 (2000) publicou um procedimento sistemático especificamente para a identificação odontológica de restos humanos carbonizados. O artigo discute, por meio de fotografias, as condi- ções encontradas em vítimas de incêndios e apresenta ilustrações com os danos causados às denti- ções pelo fogo. O procedimento proposto envolve quatro estágios que permitem o acesso às estruturas intra-orais, mantendo a sua integridade e prevenindo assim a perda potencial de informações. A falta de dispositivos comerciais específicos para a prática de Odontologia Forense, tais como suportes para posicionamento e fixação de filmes radiológicos intra-orais, levou diversos pesquisadores ao desenvolvimento de artefatos, que muitas vezes consistem na simples adaptação ou modificação de produtos facilmente encontrados. Por exemplo, SAUCEY; BROWN32 (1991) descrevem o uso de um cateter de balão que pode ser inflado no interior da cavidade oral, ajudando a manter o filme na posição desejada durante a exposição radiográfica. Segundo os autores, a radiografia dental deve ser feita, preferencialmente, após a autópsia,
IDENTIFICAÇÃO RADIOGRÁFICA
Radiografia comum
As radiografias intra-orais comuns podem fornecer evidências importantes quando empregadas em Odontologia Forense devido à grande quantidade de informações registradas no filme. Características anatômicas, como tamanho e forma das coroas, anatomia pulpar, e posição e forma da crista do osso alveolar, podem ser muito úteis. Mais importantes ainda são as mudanças causadas por cáries e as restaurações feitas por cirurgiões-dentistas. O tratamento dentário resulta em características únicas e individuais que, na maioria das vezes, são bem visíveis nas radiografias comuns. Assim, a técnica de identificação consiste essencialmente numa comparação entre radiografias tiradas em vida (ante-mortem), arquivadas nos consultórios dentários, com as obtidas após a morte (post-mortem). Um exemplo relativamente recente de três casos de identificação solucionados por esta técnica na Hungria foi descrito por ANGYAL; DÉRCZY2 (1998).
Radiografia panorâmica
HAZEBROUCQ et al.14 (1993) descreveram dois casos de identificação, empregando uma técnica inédita na época, a qual consistiu na osteotomia das maxilas e mandíbulas. Estas peças foram então submetidas cada uma a radiografias panorâmicas as quais puderam ser comparadas com radiografias ante-mortem arquivadas nos consultórios dos cirurgiões-dentistas das vítimas. Segundo os autores, esta técnica, além de fornecer informações completas para a identificação, também permite a determinação da idade dental em crian- ças.
Radiografia digitalizada
Até recentemente, a maioria dos materiais usada em restauração dental era metálica e, portanto, radiopaca. As características únicas de cada restauração poderiam ser facilmente observadas em radiografias comuns. A introdução de resinas de baixa densidade, bem como a disseminação dotratamento odontológico profilático, que tem levado a uma redução significativa na incidência de cá- ries, especialmente em países desenvolvidos, tornaram mais difícil o processo de identificação baseado na técnica radiográfica comum descrita acima. Paralelamente, o avanço espetacular da microeletrônica e da informática, aliado à redução no custo de equipamentos computacionais, permitiu o desenvolvimento de novas técnicas mais poderosas e confiáveis de comparação de imagens radiológicas com aplicação em Odontologia Legal. Existem inúmeras variações da técnica radioló- gica digitalizada descritas na literatura, porém, essencialmente, a metodologia consiste nas seguintes etapas: 1) digitalização de imagens radiográficas mediante o emprego de um “scanner”40 ou câmara de vídeo38 ou, ainda, mediante aquisição da imagem diretamente de um sistema de raios X acoplado a um computador com monitor, impressora e gravador de CD-ROM16; 2) manipulação das imagens por um software adequado, permitindo comparações, seja por superposição39,8, interposi- ção40 ou subtração38,1 de imagens. Essas técnicas modernas permitem comparar com precisão relações espaciais das raízes e das estruturas de suporte dos dentes em imagens ante-mortem e post-mortem39. Há softwares que apresentam recursos de rotação, translação e ajuste de tamanho das imagens, facilitando a correção do posicionamento da radiografia post-mortem em relação à ante-mortem, sem que haja a necessidade de novas exposições16. É importante ressaltar que a questão da diferença de geometria entre as radiografias é o principal fator de erro neste tipo de técnica e a correção acima mencionada é fundamental para reduzir o ruído obtido após o processo de subtração de imagens38. Estudos estatísticos envolvendo resultados falso-positivos e falso-negativos, bem como das fontes de ruído na técnica de subtração de radiografias digitais, também se encontram na literatura38,1. Uma aplicação militar interessante, financiada pela Marinha americana, foi descrita por SOUTHARD; PIERCE36 (1986). Radiografias digitalizadas ante-mortem, obtidas em diferentes consultórios dentários, foram arquivadas em computadores portáteis e, após um desastre, transmitidas via “modem” para a localidade do evento para fins de análise forense.
DETERMINAÇÃO DA IDADE
O método clássico de determinação da idade de um indivíduo pela velocidade de racemização do ácido aspártico contido em ossos foi aplicado inclusive em Odontologia Legal, por meio da medição dos teores das duas formas enantioméricas deste aminoácido na dentina15. No entanto, quase 20 anos depois, estudos mostraram que os resultados são influenciados pelo pH do meio, umidade e outros fatores ambientais, podendo levar a valores errôneos27. As medidas de modificações relacionadas à idade nos tecidos dentais, por análises manuais ou computacionais de radiografias20, têm sido empregadas como métodos alternativos para esta finalidade, e com resultados muitas vezes superiores aos médico-legais, uma vez que os elementos dentais são menos susceptíveis a alterações nutricionais, hormonais e patológicas, especialmente em crianças. GONÇALVES; ANTUNES13 (1999), por exemplo, avaliaram o método de estimativa da idade em crianças baseado no estudo dos estágios de desenvolvimento dos elementos dentários na dentição permanente, observados em radiografias panorâmicas e classificados de acordo com a tabela de cronologia da mineralização dentária proposta por NICODEMO et al. 25 (1974). Já para adultos, KVAAL et al.21 (1995) estimaram a idade por meio da determinação radiológica da redução no tamanho da cavidade da polpa dental, causada por depósito secundário de dentina, que é proporcional à idade do indivíduo. Para esta finalidade e para compensar diferenças de ampliação e angulação das radiografias, mediram as razões entre os comprimentos polpa/raiz, polpa/dente, dente/raiz e a largura polpa/raiz em três níveis diferentes.
CONCLUSÕES
Durante centenas de anos, cirurgiões-dentistas, antropólogos, arqueólogos e paleontólogos basearam-se na forma e condição de dentes encontrados em restos humanos para identificar o sexo, a idade e o estilo de vida. Pouco tempo após a descoberta dos raios X, no fim do século XIX, e ao longo do século XX, a análise de registros dentais acompanhados de radiografias ante- e post-mortem tornou-se uma ferramenta fundamental no processo de identificação em Odontologia Legal. A partir da segunda metade da década de 80 até os dias atuais, o grande avanço tecnológico na área de informática culminou em um refinamento da técnica, por meio da radiografia computadorizada, oferecendo maior acuidade nas identificações, mesmo em indivíduos desdentados, como também na determinação de sua idade.
Mamografia digital: um caminho sem volta
FONTE: BAUAB, S. P. Mamografia digital: um caminho sem volta. Radiol Bras vol.38 no.3 São Paulo May/June 2005.
A mamografia é, ainda hoje, o melhor método de detecção precoce do câncer de mama. Segundo a Dra. Etta Pisano, da Universidade da Carolina do Norte, a mamografia analógica foi talvez a tecnologia de rastreamento mais estudada nos últimos 40 anos, sendo, portanto, uma das mais conhecidas na Medicina.
Do início da mamografia analógica até os dias de hoje, houve melhora significativa no modo de aquisição da imagem mamográfica com combinações filme-écran melhores, grades difusoras, etc., parecendo, porém, ter chegado ao limite de seu aprimoramento. Apesar de todo o progresso alcançado nos últimos anos, sabemos que a mamografia não detecta todos os cânceres e que necessita diminuir falso-negativos e falso-positivos.
Atualmente, nos encontramos na fase digital da mamografia, uma tecnologia que está começando. A mamografia digital usa computadores e detectores desenhados especificamente para obter uma imagem digital da mama. Esta imagem pode ser exibida aumentada, ampliada, clareada ou escurecida em monitores de alta resolução. De acordo com o Dr. Lawrence Bassett, da UCLA, uma possível vantagem da mamografia digital é que poderá ser mais eficaz para detectar câncer em mulheres com mamas densas, por ter uma faixa de contraste mais ampla do que a da mamografia convencional.
O Brasil foi o primeiro país da América Latina a iniciar o uso da mamografia digital em julho de 2000, no Recife, apenas cinco meses após seu uso ser aprovado pela FDA, nos Estados Unidos. Segundo a Dra. Norma Maranhão, pioneira na utilização da nova tecnologia em nosso país, a experiência tem sido um aprendizado dos mais profícuos, facilitando a caracterização das lesões mamárias e melhorando as condições de atendimento às mulheres.
É uma evolução, como foi, na mamografia analógica, passarmos do foco de 0,6 mm para 0,3 mm e podermos utilizar a técnica de ampliação com foco de 0,1 mm, e como foi, também, a possibilidade de podermos usar a técnica de exposição automática. Houve, ainda, a melhora do contraste com filmes superiores e processadoras específicas para mamografia. Só que essas mudanças não foram dolorosas, porque representavam apenas um pouco mais de custo financeiro em troca de maior segurança e confiabilidade no método.
O que ocorre com a mamografia digital é que o custo do novo equipamento é de quatro a cinco vezes maior que o do equipamento convencional. O comprador do serviço quer saber se vale a pena pagar a mais, se realmente vai melhorar o diagnóstico, se o exame é realmente diferente; como toda nova tecnologia, a mamografia digital precisa provar isso.
A mamografia digital tem sido alvo de toda a sorte de discussões nos últimos anos. Estamos aguardando ansiosamente os resultados do ACRIN-DMIST, estudo do American College of Radiology Imaging Network – Digital Mammography Imaging Screening Trial, financiado pelo National Cancer Institute, com 49.500 mulheres, com o intuito de comparar as taxas de diagnósticos entre os dois métodos, os custos em relação ao número de reconvocações das pacientes e o impacto dos falso-positivos sobre as mulheres.
Apesar de ainda não terem sido divulgados os resultados deste estudo, o que deve ocorrer até o final do ano, já existem trabalhos mostrando a redução do número de reconvocações devido às possibilidades de processamento da imagem digital e outros revelando resultados estatisticamente não significantes na comparação de diagnósticos entre os dois sistemas.
Não obstante ser ainda precoce e com pequeno número de mulheres (200), há um recente trabalho na literatura, do University Hospital Tübingen, na Alemanha, demonstrando detecção melhor, estatisticamente significante, para microcalcificações e em relação à qualidade da imagem, para a mamografia digital em relação à analógica.
A tecnologia da mamografia digital segue avançando e, futuramente, existe a possibilidade de utilização do meio de contraste que, à semelhança da ressonância magnética, impregna as lesões tumorais devido à neoangiogênese; a tomossíntese, que poderá ajudar a solucionar muitos problemas de sobreposição de imagens; a telerradiologia, o CAD (“computer-aided diagnosis”) e todas as possibilidades que esta moderna tecnologia poderá oferecer.
O reconhecimento da mamografia digital vai ocorrer à medida que seu uso comece a ser implementado e isto requer que a tecnologia diminua seu custo, o que não deve acontecer em curto prazo.
Enquanto isso, colegas, convênios e cooperativas prestadoras de serviços médicos, não penalizem os que eram considerados sonhadores, visionários ou verdadeiramente loucos, que por amor à sua arte resolveram investir na mamografia digital !
O medo do novo e os custos podem ser fatores paralisantes, mas sigamos o curso do rio, que inexoravelmente chega ao mar, não para nos afogarmos, mas para olhar o horizonte a perder de vista, pois “se nós acreditarmos, a ousadia tem gênio, poder e magia”.
Hoje, a mamografia digital já é a realidade de um método de imagem que provou que pode salvar vidas, que é o melhor que temos na atualidade, mas que ainda tem muito a evoluir. Será que a tecnologia digital não é este rumo que começa a se descortinar para um futuro melhor de um método que já provou que pode ser muito eficaz ?